产后阴道紧致有必要做吗?出现持续漏尿或器官脱垂才需考虑手术介入
当新生命的头一声啼哭划破产房的寂静,母亲的身心却可能正经历着一场静默的“地震”。
阴道松弛、盆底肌无力带来的漏尿尴尬、夫妻生活质量的断崖式下跌……这些被社会文化刻意弱化的产后隐痛,正成为无数女性难以言说的生存困境。
是否需要主动进行阴道紧致干预?答案藏在身体发出的每个求救信号里。
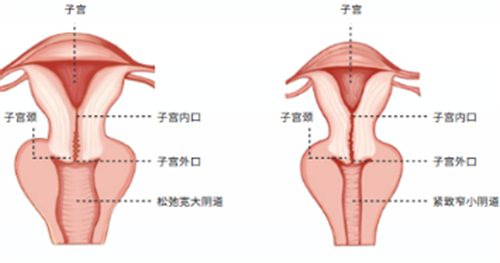
一、被忽视的生理危机:漏尿与脱垂是身体亮起的红灯
压力性尿失禁是产后女性更直观的“身体警报”。
当咳嗽、大笑甚至快走时出现尿液不受控溢出,这种被称为“社交癌”的症状,本质是盆底肌群在分娩过程中遭受过度牵拉导致的功能障碍。
临床数据显示,经阴道分娩的女性中,约30%会在产后出现不同程度的压力性尿失禁,其中15%会发展为持续性症状。
盆腔器官脱垂则是更严峻的结构性损伤。
子宫、膀胱或直肠因盆底支撑力减弱而下移,轻者表现为阴道口异物感,重者可能导致器官完全脱出阴道外。
一位37岁二胎母亲的病例非常有代表性:她在产后体检时发现子宫Ⅲ度脱垂,阴道前后壁合并膀胱、直肠膨出,屏气用力时子宫直接脱出阴道口。
这种状况不仅造成行走困难,更因长期摩擦导致宫颈溃疡出血,更终不得不接受腹腔镜下子宫悬吊术+阴道修补术。
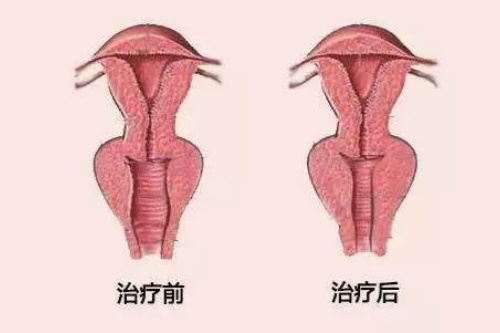
二、隐性代价:亲密关系与自我认同的双重崩塌
阴道松弛带来的影响远超生理层面。
临床观察发现,约45%的产后女性会出现性满意度下降,其中28%明确将原因归结于阴道松弛导致的紧握感缺失。
更严峻的是,这种身体变化可能引发连锁反应:一位40岁女性因生产时会阴三度裂伤未及时修复,导致产后性生活疼痛,丈夫因此长期外出工作,夫妻关系濒临破裂。
这种病例并非孤例,它揭示了一个残酷现实——当身体失去对亲密关系的掌控力时,家庭结构可能随之瓦解。
从心理学视角看,阴道松弛常与自我价值感紧密关联。
社会文化将女性身体与生育功能深度绑定,当产后身体无法改善“理想状态”时,母亲可能陷入“不够理想”的自我否定。
这种心理创伤的治疗好难度,往往超过生理修复本身。
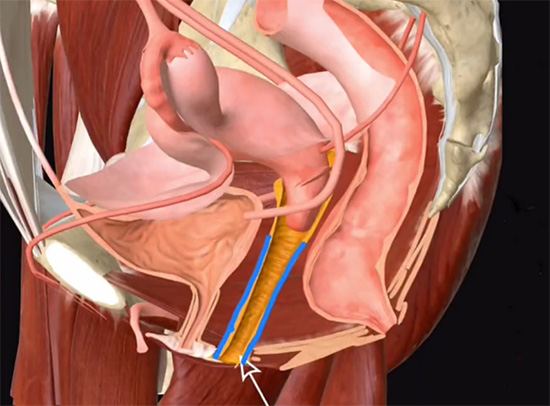
三、科学干预:从非手术到手术的阶梯式方案
非手术修复是产后6个月内的黄金选择。凯格尔运动通过主动收缩盆底肌,配合生物反馈治疗,可使70%的轻度松弛患者改善功能。
一位坚持3个月盆底肌训练的产妇分享:“现在打喷嚏前本能地收紧肌肉,漏尿问题完全消失。”
对于中重度患者,阴道哑铃训练与电刺激治疗可增强肌力,但需在正规机构完成10-15次疗程。
手术介入则是严峻病例的然后防线。经阴道无张力尿道中段悬吊带术通过植入聚丙烯网带,将尿道中段提升至正常解剖位置,治疗好率达85%以上。
对于合并子宫脱垂的患者,腹腔镜下骶棘韧带固定术可重建盆底支撑结构,术后复发率仅12%。
值得注意的是,阴道紧缩术不仅缩小阴道直径,更能修复产伤导致的瘢痕与组织错位,一位接受手术的女性术后反馈:“现在和丈夫的亲密关系回到了产前状态,这种身体自信的回归比想象中更重要。”
四、决策指南:何时必须就医?
出现以下信号时,需立即启动医疗干预:
持续性漏尿:每周超过3次压力性尿失禁,或需使用护垫
器官脱垂体征:阴道口可见组织脱出,平卧后不能自行回纳
功能障碍:因疼痛或松弛导致长期回避亲密行为
反复感染:阴道松弛引发菌群失调,每月发作1次以上阴道炎
手术禁忌需严格把控:急性阴道炎、未控制的盆腔感染、凝血功能障碍患者不宜手术。术前需完成盆底超声、尿动力学检查等评估,确保制定个体化方案。
五、预防优于治疗:产后的黄金修复期
抓住产后42天至6个月的修复窗口期至关重要。哺乳期可进行低强度盆底肌训练,配合避免提重物、治疗慢性咳嗽等减负措施。
一位坚持每日提肛运动的产妇分享:“出月子时能明显感觉到盆底肌在改善力量,现在抱孩子久了也不会漏尿。”
对于多胎产妇,建议在二次分娩后立即启动修复程序,防止损伤累积。
当漏尿成为日常,当亲密变成负担,当镜子里的身体不再熟悉,这些时刻都在提醒:母亲的健康从不是可以无限透支的资本。
从凯格尔运动到小创口手术,现代医学已为产后女性搭建起完整的修复体系。
选择主动干预,不仅是对身体功能的修复,更是对自我价值的重新确认——每一位母亲,都值得拥有完整而尊严的产后人生。